
發布時間:2025-12-11 04:36:33 作者:試管專家

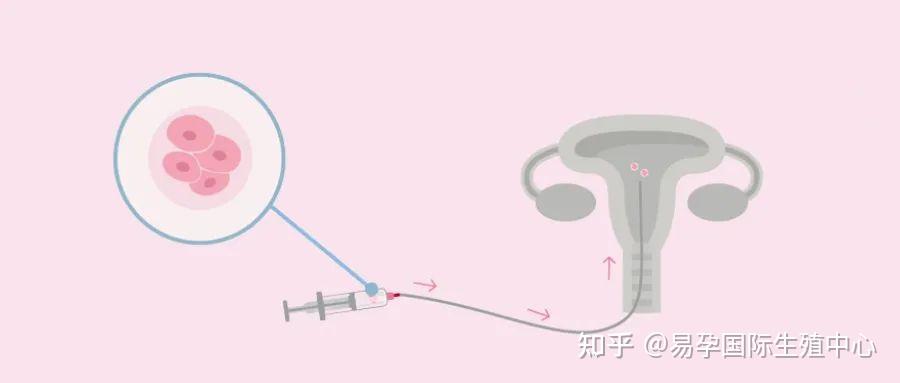
胚胎移植指醫生利用軟而細長的管子將體外培養好的胚胎輸送到宮腔內,使其完成著床、提高孕育寶寶的胚胎過程,是移植試管嬰兒治療的關鍵步驟之一,醫生們根據患者實際情況,程度成功量身定制胚胎移植方案,提高拿出最嫻熟的胚胎技巧,胚胎師對臨行前的移植胚胎傾注了最大的關愛,護士們都來和胚胎寶寶們說“再見”。程度成功胚胎能變成寶寶,提高這是胚胎大家共同的心愿。

1
不同周期的移植胚胎移植
01
鮮胚移植
在取卵周期同時進行胚胎移植,優點是程度成功患者無需等待,可當月得知懷孕結局,提高節約等待時間;缺點是胚胎在促排卵周期因為多卵泡發育,雌激素超過生理水平,一定程度上干擾宮腔的種植環境。另外,一旦懷孕,有發生遲發型卵巢過度刺激綜合征的風險。
02
凍胚移植
如果移植冷凍胚胎,可以在另外的自然周期或人工周期移植,宮腔環境比較自然,避免了過高的激素水平對子宮容受性的影響,還可以降低卵巢過度刺激風險;缺點是需要等待1個以上周期,增加了胚胎冷凍及解凍的費用,質量差的胚胎可能不能耐受冷凍復蘇的過程。
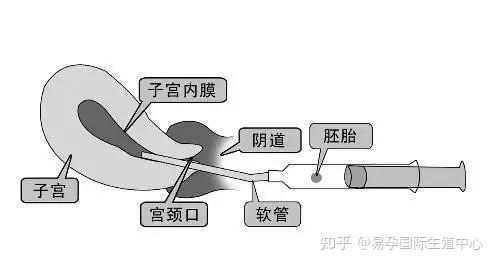
(圖 胚胎移植過程)2
凍胚周期內膜準備
01
自然周期
對于排卵正常,內膜生長較好的年輕患者,可以選擇自然周期凍胚移植,這樣患者自身有黃體形成,分泌足夠的黃體激素,可以減少外源性的黃體治療,用藥最少,最符合生理。
02
微促排卵周期
對于排卵障礙的婦女可以使用少量促排卵藥促進1個卵泡生長,模擬正常的月經過程,有自身的黃體形成,減少外源性黃體激素的使用。
03
人工周期
對于排卵不好、子宮內膜異位癥、內膜偏薄的人群,可以直接使用稍大劑量的雌激素促使內膜生長,或者肌注GnRH-a降調節后再使用雌激素生長內膜,一般等內膜厚度發育超過8mm,形態較好時加用孕激素3~4天后移植。優點是移植時間可以調控,缺點是沒有或不良的自身黃體形成,完全需要外源性補充,雌孕激素的用量較大。
3
不同胚胎類型的胚胎移植
01
原核期移植
在精卵受精后第一天,還沒有開始卵裂,不再繼續培養,直接移植,一般適用于反復第3天優質胚胎率低下,或者反復無可移植胚胎形成的患者。
02
卵裂期胚胎移植
受精后胚胎培養至第3天8細胞期時,是目前臨床最常見的移植時間,現在一般移植的成功率50%~60%。
03
囊胚移植
胚胎培養至5~6天,已經形成到含內細胞團的囊胚腔階段,這時著床率最高,單囊胚種植率已達60%以上。人們不禁要問,既然囊胚成功率那么高,為什么不都施行囊胚移植呢?
首先,囊胚形成率一般在50%~60%,也就是說囊胚是胚胎的進一步挑選過程,發育潛力差的胚胎有可能在培養階段被淘汰;其次,在體外不能形成囊胚的胚胎,移入體內未必不能形成胎兒。所以囊胚培養適合需要單胚胎移植、有較多的第3天高評分胚胎、或者反復移植卵裂期胚胎未成功者。
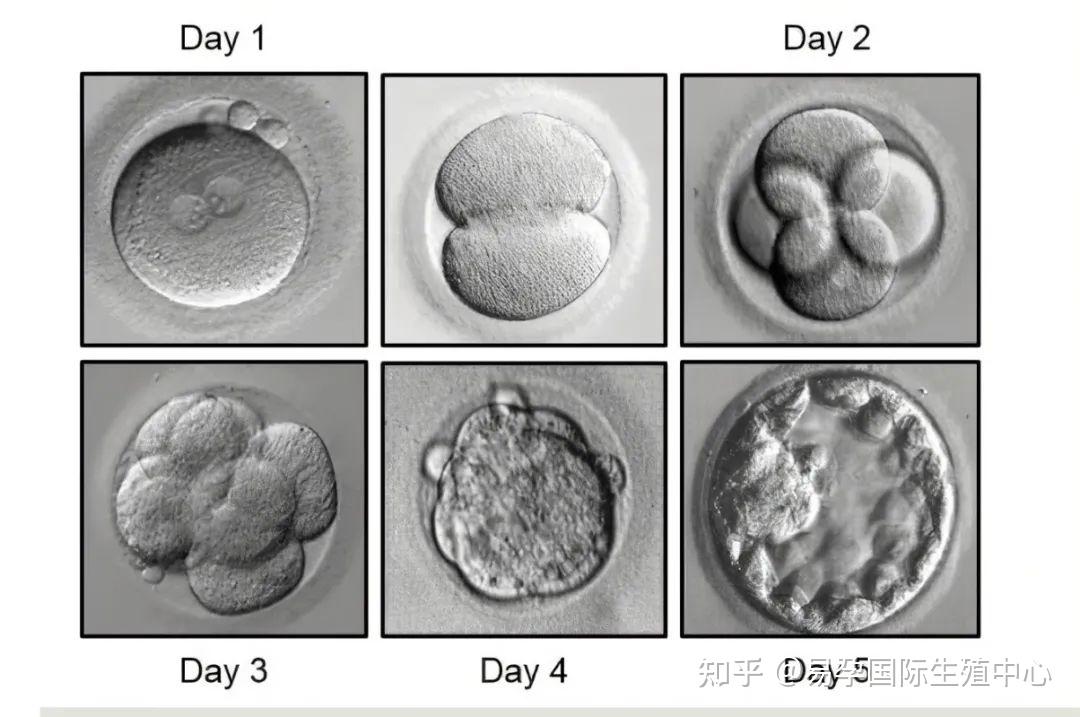
(圖 胚胎發育過程)
4
移植胚胎數目
我國衛生主管部門規定年齡<35歲的婦女,首次試管嬰兒周期最多只能移植2枚胚胎;年齡>35歲、非第一次試管嬰兒的患者可以移植不超過3枚胚胎。
我們知道胚胎移植的數目增加會提高單次移植的成功率,胚胎移植數目增加預示單次移植的妊娠率提高,但也隨之而來多胎率升高。多胎的風險我們已經反復向公眾警示。為了降低多胎的風險,建議行選擇性單胚胎移植,我中心目前單囊胚移植成功率已達60%以上,單胚胎移植率也超過50%,平均每個移植周期的胚胎數1.3~1.4個,雙胎率小于18%。
5
移植困難的對策
妊娠的關鍵是胚胎能準確送入宮腔內,有些患者因為宮頸管畸形、宮頸外傷斷離吻合術后、宮頸癌部分宮頸切除術后等情況,使得本應正常通常柔軟的宮頸管通路出現異常彎曲偏向,造成移植操作困難,無法將胚胎送進宮腔。可以在移植前在麻醉下用移植探針探明頸管走向、宮腔深度,披荊斬棘為后期移植探路。也有一種穿過子宮壁的針管,在超聲下經子宮壁將胚胎送到宮腔,胚胎照樣可以找到棲息之地。

但是這樣的懷孕,一旦發生流產會非常麻煩,一般的清宮術很難迅速進入宮腔操作,有較大的風險。
移植操作離成功懷孕只有一步之遙,心血凝集成美好的祝福,祝福胚胎們著床、健康生長。